
はじめに
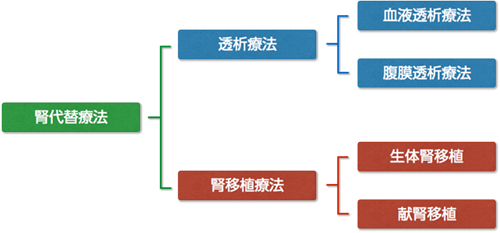
腎臓は人体に2つ存在し、体内の余分な毒素や水分を尿にして体外に出す働きをしています。いろいろな原因でこの働きが失われた状態を腎不全と呼び、この腎不全がその後回復できない状態にまで進行することを末期腎不全と呼びます。末期腎不全の患者さまには腎臓のはたらきを替わりに行う治療が必要となり、これを腎代替療法と呼びます。腎代替療法には大きく分けて「透析療法」と「腎移植療法」があり、当科ではすべての治療法を行っており、腎移植認定施設となっております。透析療法を行う前に移植(先行的腎移植:PEKT Preemptive kidney transplantation)をすることも可能で、当科でも施行例が増加しています。
腎移植とは
末期腎不全に対して他の人の腎臓の1つを移植し、腎臓の機能を取り戻す治療方法です。
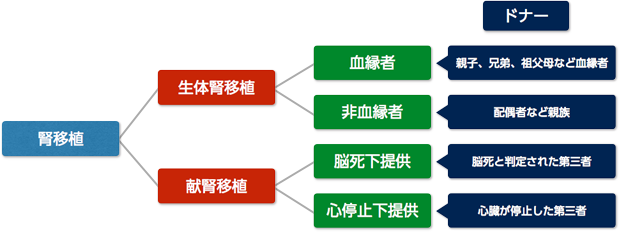
腎移植には大きく分けて下記の2種類があります。
■生体腎移植
生きている親・兄弟・祖父母などの6親等以内の血族又は配偶者と3親等以内の姻族から、2つの腎臓のうちの1つの提供を受ける移植。
■献腎移植
心停止や脳死で亡くなられた方から腎臓を提供していただく移植。
腎移植のメリットとデメリット(透析療法と比較して)
■メリット
生命予後延長効果
腎機能改善により心臓負荷が軽減され、透析患者様よりも狭心症や心筋梗塞などの生命に関わる疾患の発生率が低く、生命予後がよいことがわかっています。
生活の質改善効果
透析治療から解放され、水分や食事の制限が軽く、健康な人と同様な生活が可能となります。
また、移植後の腎機能によりますが、女性では妊娠、出産も可能になります。
医療費低減効果
透析療法も腎移植療法も多くの場合、医療保険のほか、自己負担分は特定疾病療養制度、更正医療、育成医療や重度障害者医療費助成制度の対象となるため、医療費に関してはほとんど負担がありません。しかし、長期的な国民医療費の観点から比較すると、透析療法よりも腎移植療法の方が安く医療費を抑えられます。
※何らかの理由で移植に至らなかった場合には、かかった検査費用等は、ドナーの自己負担となります。
■デメリット
腎提供
移植するための腎臓をどなたかに提供していただく必要があります。
また、生体腎を提供できる方には条件があります。
手術
術前検査目的入院・手術目的入院・術後腎生検目的入院の最低3回の入院が必要です。
その後も腎機能を含む定期検査結果に応じて治療目的入院が必要な場合があります。
感染症、拒絶反応
腎移植後の拒絶反応を防止するために免疫抑制剤を生涯にわたり服用する必要があります。また、免疫抑制剤を内服する事で感染症にかかりやすくなります。また免疫抑制剤には副作用があり、高血圧、高脂血症、糖尿病、高尿酸血症(痛風)、貧血などを引き起こし、間接的に移植腎の機能低下に繋がるものもあります。
また、移植腎機能が生涯保たれる保証はありません。
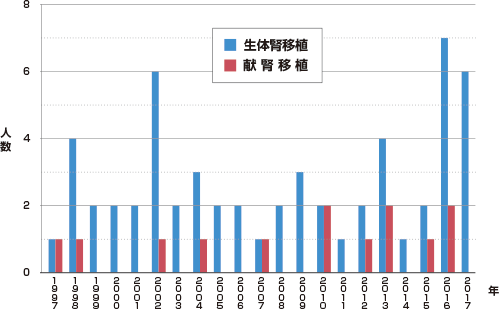
当科の腎移植・腎提供件数
当院では1976年より腎移植を開始しており、2017年7月までに延べ131例の移植経験数があります。
近年は血液型が異なるABO不適合移植や透析を行う前に移植する先行的腎移植にも積極的に取り組んでおり、症例数は増加しております。
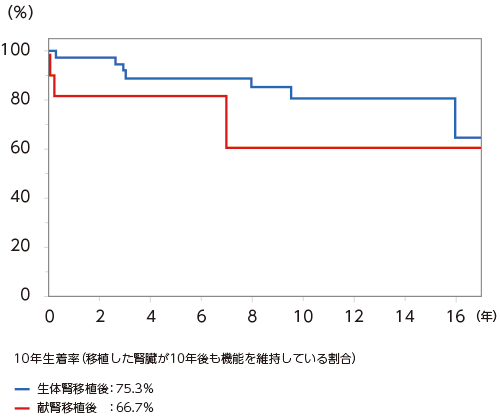
当科における近年の腎移植の成績
腎移植は現時点で腎不全に対する最良の腎代替療法ですが、一度移植したら必ず一生持つわけではありません。一度移植した腎臓は必ずしも一生機能するものではありません。移植した腎臓が長期にわたって機能するかどうかはその後の管理にかかっています。外来通院では主に免疫抑制剤の調節を行い、腎機能を悪化させるような感染症と拒絶反応が起こらないように注意していきます。免疫抑制剤の進歩によって、近年腎移植の生着率(移植した腎臓が機能を維持いている確率)は向上しています。1997年からの当科における腎移植生着率の成績は全国の施設とほぼ同じです。
ドナー(腎臓を提供する人)について
■生体腎ドナーの条件
① 倫理的条件
日本移植学会の倫理指針により、自発的意思による配偶者・親族(6親等以内の血族、3親等以内の姻族)
に限り腎臓を提供出来ます。知人、友人、第三者、未成年者、精神障害者からのご提供は出来ません。
② 医学的条件
血液検査や尿検査値で異常所見を認めず、腎機能が良好である事。
また、活動性の感染症や悪性腫瘍に罹患していない事が必要です。
③ 年齢
制限はありませんが、一般的に70歳程度までを目安にしています。
■献腎ドナーの条件
① 本人の意思表示
ドナーカードなどで生前に意思表示を行う事が出来ます
② 家族の同意
もしご家族の誰かが臓器ドナーとなり得る状態となった場合、ご家族の同意のもと臓器の提供を行う事が出来ます。
※臓器ドナー不足は日本全体で対応すべき社会的問題です。
臓器移植について関心を持っていただくことが第一歩です。
■手術(腎臓摘出手術)について
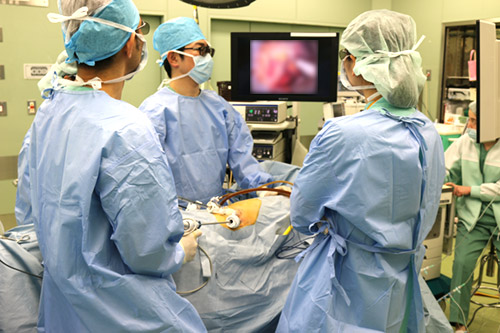
手術は全身麻酔で、内視鏡を用いた摘出手術を行っています。 基本的に左腎を摘出いたしますので、1㎝程度の傷が左側腹部に3か所と5~7㎝程度の傷が左下腹部に付きます。3Dモニターを使用し手術を行っており、腎を提供していただく方に対し安全で、負担が少ない手術を心掛けております。
手術時間は3~4時間程度で、傷口も小さいため術後の痛みも少なく、入院期間は約10日です。
■退院後の経過
腎臓を1つ摘出しても、残った腎機能は元々の約70~80%程度の機能を維持するため、日常生活や生命予後に支障はありません。しかし、長期的に腎機能の推移を見守る必要がありますので、その後も半年から1年毎に定期受診をしていただき、腎機能の確認をする必要があります。
レシピエント(移植を受ける方)について
■条件
① 免疫学的事項
少なくともドナーに対する抗Tリンパ球抗体がないことが条件です。
ABO式血液型が合っていなくても条件がそろえば移植可能です。
② 年齢
制限はありませんが、一般的に70歳程度までを目安にしています。
③ 悪性腫瘍がない事
過去に治療歴があっても数年間再発がなければ可能な場合があります。
④ 活動性の感染症がない事
全身感染症や活動性肝炎がなく、感染症の治療が済めば移植手術を受けることが出来ます。
また、肝炎患者様であってもケースに応じて移植は可能です。
⑤ その他
全身麻酔と手術に耐えられる体力があり、重度な心疾患、肺疾患、精神疾患(アルコール依存症含む)ではないことが条件です。
⑥ 献腎レシピエントの場合
①~⑤に加えて、移植ネットワークに登録している透析患者様である事が条件です。心停止下、または脳死下腎提供者が発生した場合、移植ネットワークの基準に基づいてレシピエント候補が点数化され、抽出されます。その順位をもとに上位の患者様から移植希望者に連絡が入り移植意思の最終確認を行います。
※献腎移植を行うには、移植ネットワークに献腎登録する必要があるのでかかりつけ医にご相談ください。
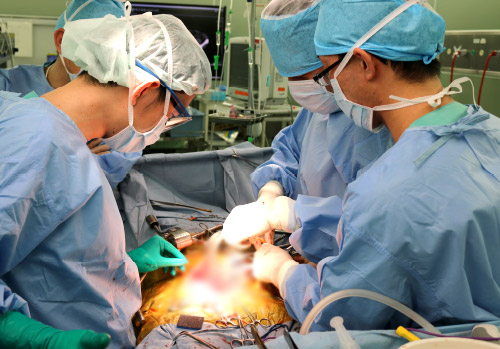
■手術(腎臓移植術)について
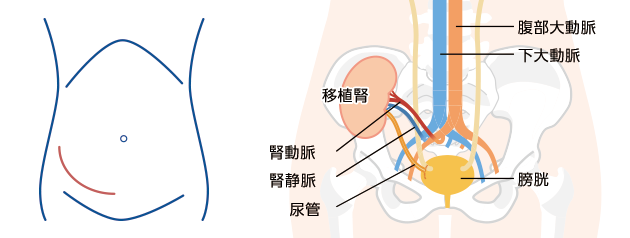
血液型不適合移植の場合は手術の約2週間前、血液型適合移植の場合は手術の約1週間前に入院し、術前準備を行います。腎移植の手術は、自分の腎臓は取り出さずに、ドナーの腎臓を左右どちらかの下腹部に移植します。ドナーの腎臓の動脈と静脈をレシピエントの血管にそれぞれつなぎ、さらにドナーの腎臓に付いている尿管をレシピエントの膀胱につなぎあわせます。生体腎移植でも献腎移植でも手術方法は同じです。
手術は全身麻酔下で行われ、手術時間は平均8時間程度です。
術後の経過にもよりますが、入院期間は3~4週間となります。
最後に
当科では、腎移植医療を積極的に推進するために多職種での知識・技術の向上を目指しています。院内においては、月一回の腎移植ミーティングを行い、医師だけでなく腎移植にかかわるすべての職種間で知識や情報の共有を図っています。また、院外においては市民公開講座やテメディアなどの媒体を通じて腎移植に関する情報発信、啓発活動を行っており、岩手県の腎移植を担う大学病院として岩手県下で腎不全診療を行っている病院、診療所とも密に連携を図っています。腎移植を希望される患者様はぜひ一度かかりつけ医へ相談してみてはいかがでしょうか。

腎移植ミーティング
お問い合わせ
腎移植に関するご相談は、まずかかりつけ医に診療情報提供書を作成してもらってください。
その後、当科腎移植外来の予約をお願い致します。
『腎移植外来』は、毎週木曜の午後に行っており、移植担当医師、またはレシピエントコーディネーター看護師が相談にお答えします。
※先行的腎移植を希望される場合は、移植までに準備期間が必要です。
かかりつけ医と相談の上、早めの受診をお願い致します。
岩手医科大学附属病院泌尿器科
腎移植外来 TEL:019-651-5110(内線2128)







